背景及概述[1][2][6]
三碘甲状腺原氨酸(T3)系甲状腺分泌的一种激素。由L-3-单碘酪氨酸与L-3.5-二碘酪氨酸缩合而成。在甲状腺组织中及血液中含量远较甲状腺素少,但其生物活性则比其高5~10倍。T3有促进物质代谢及能量释放的作用;亦能促进生长与发育。正常成人甲状腺每天分泌30μgT3,血浆中20%的T3来自甲状腺直接分泌,80%来自血浆T4在外周的转化。
血清三碘甲状腺原氨酸浓度为95~190ng/dl (1.5~2.9nmol/L),血浆半衰期为1d。T3的浓度虽然比T4明显低,但T3活性是T4的数倍,所以血的生物效价和T4相似。反T3 (reverse T3 or rT3) T4 经5位脱碘酶作用生成3,3’,5’-三碘甲状腺原氨酸,即反T3。血液中rT3的95%以上来自T4在外周的转化,其生物活性极低,不足T4的1%,其生理意义不清楚。rT3血浓度为总T3的1/3,为25~75ng/dl (0.39~1.15nmol/L)。甲状腺每天分泌rT3不足5nmol,T4外周转化为rT345 nmol,rT3的生物半衰期为0.5d。
在低T3综合征时,由于5’脱碘酶活性下降,T4向T3转化减少,同时5脱碘酶活性增加,T4向rT3转化增加,表现T3下降,rT3升高;而甲减时血T3和rT3都下降。甲状腺功能紊乱显著增加心血管病的发生率和死亡率,甲状腺功能紊乱在动脉硬化的发展进程中发挥着重要作用。
越来越多的研究者关注甲状腺功能紊乱(如低 T3 综合征) 与心脏血管硬化的关系,心血管疾病患者(冠心病,心力衰竭等) 经常出现 T3 水平降低,而低 T3 水平与冠心病的发生和病变程度有明显相关性。积累的实验数据表明,提高术后血浆 T3 或用 T 3 增补于停搏液中,都能促进人体或动物模型体外循环( CPB)手术后或离体心脏复灌后心功能恢复,并具有减轻心肌细胞结构损伤,增强心肌对抗氧自由基的作用。
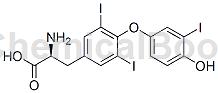
结构
生理功能 [3]
1 . 缺碘能导致动物及人血清 T 3 增高。通常认为当碘供应不足时,T 3 分泌增多可能是一种重要的身体内环境调节机制。在地方性甲状腺肿中也发现有血清 T 3 增高。
2 . 通常的甲状腺机能亢进症,不论是毒性弥漫性甲状腺肿,毒性结节性甲状腺肿,或是自主性功能性腺瘤,T 3 浓度均增高。在一组64 例通的甲状腺中毒症中发现 T 3浓度波动于232 毫微克/ 100 毫升至 1700 毫微克/10 毫升,平均值为 495毫微克/ 10 毫升。这些数字与正常人及甲状腺功能低下者迥然不同。其他也有类似结果报导。如所预期,甲状腺功能亢进症经用手术、放射性碘或抗甲状腺药物治疗达到甲状腺功能正常后,增高的 T 3也降到正常。
3. 自从最初提出 T 3毒性症候群 (由于过度分泌 T3 而不是T 4,所引起 的甲状腺机能亢进症) 以来,3年内又诊断了4 0 例这类患者。其中29 例属毒性弥漫性甲状腺肿,8例为自主性功能性腺瘤,3例为毒性多发性结节性甲状腺肿。这些病人的总 T 4及游离 T 4 浓度均正常,甲状腺素结合蛋白正常,甲状腺的放射性碘摄取率正常或增高。所有病例均有总 T3浓度增高,波动于228一 2000 毫微克/10毫升,游离 T3 浓度也增高。
T3 毒性症候群的临床表现及对 治疗的反应与通常的甲状腺功能亢进症没有区别。因而可以认为有些甲状腺功能亢进症的复发属于 T 3 毒性症候群。还观察到数例通常的甲状腺功能亢进症病人,在用抗甲状腺药物治疗的早期,他们的 T 4水平虽已降到正常,在临床上却仍保持有甲状腺功能亢进症的毒性症状。值得注意的是,他们的T3均高于正常,这可能是毒性症状的原因。
4. 在临床上更有意义的是,有些甲状腺功能亢进症病人可先经过一段时期的 T3 毒性症候群,然后才发展成为通常的甲状腺功能亢进症。在过去一年中观察到 10例早期甲状腺功能亢进症他们的血清 T3 水平明显增高,由于症状较轻,未予治疗。
在1~ 10 月后,其中 4 例出现明显的甲状腺功能亢进症的典型体征及实验室检查结果,其中包括血 T4 增高,符合通常的毒性弥漫性甲状腺肿的诊断故这 4 例血清T3 的增高是其疾病诊断的早期征兆。其余 6 例病人症状持续,但在 1 2 ~ 1 8 月内未见有 T4 增高。
作用与用途[4]
本品为人工合成品。作用与T4相同,但效力比T4大3~5倍。临床主要用于粘液性水肿昏迷、新生儿呆小病和甲状腺诊断试验。
药代动力学[4]
口服吸收完全,生物利用度 为90%~95%。血浆蛋白结合 力较弱,故游离形式较多,易进 入组织。口服后1~3日显效,停药后作用持续3~5日。半衰 期正常人为1~1.5日,甲亢者 为0.8日,甲减者为1.5日。静 注后作用更快。可透过胎盘和乳 汁。约30%在肝脏与葡萄糖醛 酸和硫酸络合,络合物经胆汁排 泄,其余由肾脏排泄。
用法与用量[4]
口服:初量 每日10~20μg,以后递增至每 日80 ~100μg,分2~3次用,病情好转后,改为维持量每日 20μg。小儿体重10kg以下者每日2.5μg,10kg以上者每日 5μg,以后每隔1周每日增加 5μg,维持量每日10~20μg,分 2~3次用。诊断用,每日60~ 100μg,分3次用,连用6日。
静注: 粘液性水肿昏迷,初 量每次40~120μg,以后每6小 时静注5~15μg。给药数小时显效后,病人清醒时改口服,每次 25μg,每日3~4次。
不良反应[4]
如用量适当无任何不良反应。使用过量则引起心动过速、心悸、心绞痛、心律失常、头痛、神经质、兴奋、不安、失眠、骨骼肌痉挛、肌无力、震颤、出汗、潮红、怕热、腹泻、呕吐、体重减轻等类似甲状腺功能亢进症的症状。减量或停药可使所有症状消失。
注意事项[5]
1. 对本药过敏者禁用。
2. 心血管病患者用量开始 应为一日2.5~5μg,分2次用,每2~4周增加一次剂量,直至显效。如出现心律不齐或心绞 痛,应及时停药或减量。
药物相互作用[4]
1. 糖尿病患者服用甲状腺激素应视血糖水平适当增加胰岛素或降糖药剂量。
2. 甲状腺激素与抗凝剂如双香豆素合用时,后者的抗凝作用增强,可能引起出血。应根据凝血酶原时间调整抗凝药剂量。
3. 本类药与三环类抗抑郁药合用时,两类药的作用及毒副作用均有所增强,应注意调整剂量。
4. 服用雌激素或避孕药者,因血液中甲状腺素结合球蛋白水平增加,合用时甲状腺激素剂量应适当调整。
5. 考来烯胺或考来替泊可以减弱甲状腺激素的作用,两类药配伍用时,应间隔4~5小时服用,并定期测定甲状腺功能。
6. β受体阻滞剂可减少外周组织T4向T3的转化,合用时应注意。
制剂与规格[4]
片剂 (钠盐):20μg。注射剂 (钠盐):20μg。
主要参考资料
[1] 新编实用医学词典
[2] 中华医学百科大辞海
[3] 三碘甲状腺原氨酸的生理作用
[4] 实用药物手册
[5] 新编临床药物学
[6] 雷伟程, 徐建军, 梅赣红, & 何明. (2005). 三碘甲状腺原氨酸在心肌保护中的药理性预适应作用. 中华胸心血管外科杂志, 21(5), 292-294.
